AGUJA DE MUESTREO.
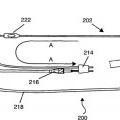
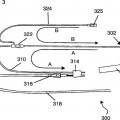
Una aguja de recuperación de ovocitos vaginales (632) que comprende una primera región tubular (634) en comunicación fluida con una segunda región tubular (636),
comprendiendo la primera región tubular (634) un extremo delantero (638) para la inserción en un sujeto y comprendiendo la segunda región tubular (636) un extremo trasero (640) para la comunicación fluida con un medio para recibir un fluido, en la que la primera región tubular (634) tiene un diámetro externo que es inferior al diámetro externo de la segunda región tubular (636) y la primera región tubular (634) tiene un diámetro interno que es inferior al diámetro interno de la segunda región tubular (636), en la que la segunda región tubular (636) tiene una longitud adaptada para atravesar en uso una vagina para ponerse en contacto con un tejido en el que está localizado un ovocito y la primera región tubular (634) tiene una longitud adaptada para penetrar en uso en el tejido con el fin de ponerse en contacto con el ovocito sin que la segunda región tubular (636) penetre en el tejido
Tipo: Patente Internacional (Tratado de Cooperación de Patentes). Resumen de patente/invención. Número de Solicitud: PCT/GB2008/000251.
Solicitante: VITROLIFE SWEDEN AB.
Nacionalidad solicitante: Suecia.
Dirección: BOX 9080 400 92 GÖTEBORG SUECIA.
Inventor/es: HAGBY,Urban.
Fecha de Publicación: .
Fecha Solicitud PCT: 24 de Enero de 2008.
Clasificación Internacional de Patentes:
- A61B10/02P8
- A61B17/435 NECESIDADES CORRIENTES DE LA VIDA. › A61 CIENCIAS MEDICAS O VETERINARIAS; HIGIENE. › A61B DIAGNOSTICO; CIRUGIA; IDENTIFICACION (análisis de material biológico G01N, p.ej. G01N 33/48). › A61B 17/00 Instrumentos, dispositivos o procedimientos quirúrgicos, p. ej. torniquetes (A61B 18/00 tiene prioridad; dispositivos anticonceptivos, pesarios, dispositivos para su introducción A61F 6/00; cirugía ocular A61F 9/007; cirugía otorrina A61F 11/00). › para el trasplante de embriones.
Clasificación PCT:
- A61B10/02 A61B […] › A61B 10/00 Otros métodos o instrumentos para el diagnóstico, p. ej. para el diagnóstico por vacunación; Determinación del sexo; Determinación del período de ovulación; Instrumentos para raspar la garganta. › Instrumentos para la toma de muestras celulares o para biopsias (dispositivos para la toma de muestras de sangre A61B 5/15).
- A61B17/435 A61B 17/00 […] › para el trasplante de embriones.
- A61M5/32 A61 […] › A61M DISPOSITIVOS PARA INTRODUCIR AGENTES EN EL CUERPO O PARA DEPOSITARLOS SOBRE EL MISMO (introducción de remedios en o sobre el cuerpo de animales A61D 7/00; medios para la inserción de tampones A61F 13/26; dispositivos para la administración vía oral de alimentos o medicinas A61J; recipientes para la recogida, almacenamiento o administración de sangre o de fluidos médicos A61J 1/05 ); DISPOSITIVOS PARA HACER CIRCULAR LOS AGENTES POR EL CUERPO O PARA SU EXTRACCION (cirugía A61B; aspectos químicos de los artículos quirúrgicos A61L; magnetoterapia utilizando elementos magnéticos colocados dentro del cuerpo A61N 2/10 ); DISPOSITIVOS PARA INDUCIR UN ESTADO DE SUEÑO O LETARGIA O PARA PONERLE FIN. › A61M 5/00 Dispositivos para introducir agentes en el cuerpo vía subcutánea, intravenosa o intramuscular; Accesorios correspondientes, p. ej. dispositivos de llenado o de limpieza, reposa-brazos (conectores o acoplamientos para tubos, válvulas o conjuntos de derivación, especialmente concebidos para uso médico A61M 39/00; recipientes especialmente adaptados para fines médicos o farmacéuticos A61J 1/00). › Agujas; Detalles de agujas relativos a su conexión con la jeringa o con el manguito de empalme (agujas de perfusión A61M 5/158 ); Accesorios para introducir la aguja en el cuerpo o mantenerla en esta posición; Dispositivos para la protección de agujas.
Países PCT: Austria, Bélgica, Suiza, Alemania, Dinamarca, España, Francia, Reino Unido, Grecia, Italia, Liechtensein, Luxemburgo, Países Bajos, Suecia, Mónaco, Portugal, Irlanda, Eslovenia, Finlandia, Rumania, Chipre, Lituania, Letonia.
PDF original: ES-2360335_T3.pdf
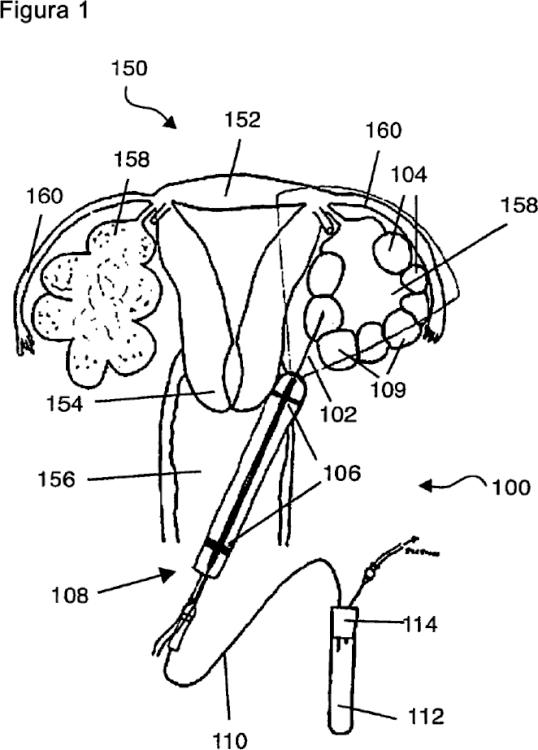
Fragmento de la descripción:
Campo de la invención 5
La invención se refiere a una aguja de muestreo, en particular a una aguja adecuada para la recuperación de ovocitos vaginales de un sujeto humano o animal.
Antecedentes de la invención 10
La fecundación in vitro (FIV) es una intervención común para ayudar a parejas que no pueden tener hijos. La primera etapa en un ciclo de FIV, después de cualquier estimulación hormonal requerida de un sujeto hembra, es la recuperación o aspiración de ovocitos. La estimulación de hormonas conduce a un aumento del número de folículos que maduran en la hembra. En un ciclo menstrual normal se producen de uno a dos ovocitos. Por el contrario, en un 15 ciclo de FIV satisfactorio maduran generalmente aproximadamente 5 a 15 ovocitos. Hoy en día hay un interés creciente por no usar estimulación de hormonas o una estimulación de hormonas mínima y en su lugar madurar los ovocitos después de la recuperación o usar un ciclo natural en el que los normalmente uno o dos ovocitos madurados se consideran suficientes para el procedimiento de FIV.
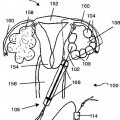
Independientemente del procedimiento de estimulación de hormonas, cada ovocito reside en un folículo. Durante un 20 procedimiento de FIV, los folículos se vacían mientras todavía están en los ovarios. Esto se hace normalmente transvaginalmente, que significa que se usa una aguja de recuperación de ovocitos para penetrar la pared vaginal y los ovarios. Tras la localización de los folículos por ultrasonidos se usa una aguja de recuperación de ovocitos para puncionar y entrar en cada folículo y entonces el fluido folicular que contiene el ovocito se recupera por aspiración. La recuperación se logra mediante una presión negativa inducida. En los casos en los que los ovocitos no son 25 liberados del folículo sólo mediante aspiración puede usarse una disolución de lavado precalentada junto con la aspiración para liberar los ovocitos y para aumentar el volumen de fluido aspirado.
Las agujas de recuperación de ovocitos usadas para vaciar los folículos in vivo con el fin de un ciclo de FIV pueden comprender una única luz o ser de doble luz. Las agujas de doble luz tienen una primera luz para recuperar los ovocitos de un folículo y una segunda luz para lavar simultáneamente medios en el folículo. Algunos creen en esto 30 para liberar ovocitos del folículo mejor que la recuperación con una aguja de una única luz sin lavar. Sin embargo, es más común usar una aguja de una única luz sin lavar. Aunque podría usarse una aguja de una única luz para tanto recuperar como lavar, no es posible usar una aguja de una única luz para lavar y aspirar al mismo tiempo. Por tanto, cuando se usa una aguja de una única luz con lavado existe el riesgo de que los ovocitos sean lavados en lugar de recuperados. 35
Las agujas de recuperación de ovocitos comercializadas hoy en día son de diámetro externo (DE) y diámetro interno (DI) uniforme a lo largo de toda la longitud de la aguja. Las agujas más comunes tienen tanto 16 como 17 de calibre que se corresponden con un DE de 1,65 mm y 1,47 mm, respectivamente. Estas agujas están disponibles de, por ejemplo, Cook Medical Inc. (Bloomington, IN, EE.UU.), Smiths Medical International (Watford, RU) y Gynetics Medical Products N.V. (Achel, Bélgica). Las agujas de 18 de calibre (DE de 1,27 mm) están disponibles de Smiths 40 Medical International.
La longitud de una aguja de recuperación de ovocitos varía, por ejemplo, dependiendo del tipo de guía de aguja usada, que a su vez depende del tipo de transductor de ultrasonidos usado. Longitudes de aguja total típicas están entre 200 mm y 400 mm.
El diámetro interno (DI), es decir, el diámetro luminal de la aguja de recuperación de ovocitos, debe ser mayor que el 45 diámetro del ovocito, que para un ser humano es aproximadamente 0,1 a 0,2 mm. El DI de la aguja también debe permitir el movimiento de la masa de células acumulada que cubre los ovocitos. Las limitaciones de producción y de material afectan cuánto de pequeño puede ser el DI, al igual que el estrés y la fricción inducida a los ovocitos dentro de una aguja fina.
El procedimiento de recuperación dura normalmente aproximadamente 10 a 30 minutos, principalmente 50 dependiendo de cuántos folículos hay para penetrar y vaciar. Sin anestesia y sedación es un procedimiento bastante difícil y en algunos casos muy doloroso para la hembra. Por tanto, en algunos países es norma usar anestesia general durante el procedimiento. Sin embargo, el uso de anestesia general está asociado a riesgos médicos y el requisito de que tenga que estar presente un anestesista aumenta los costes. Por consiguiente, algunos países, tales como los de Escandinavia, realizan la recuperación de ovocitos bajo una sedación suave y/o anestesia local. 55 La tendencia actual es que cada vez más clínicas están avanzando hacia el uso de sedación suave y/o anestesia local ya que es menos costoso y más seguro, aunque crea una mayor molestia o dolor para la hembra.
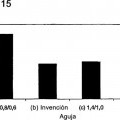
Los fabricantes de agujas han respondido a este cambio en el procedimiento produciendo agujas de recuperación de ovocitos más finas con el fin de producir menos dolor al paciente. Se ha encontrado una relación entre el espesor de la aguja y el dolor sentido por un sujeto (Aziz et al. (1993) Human Reproduction 8(7): 1098 - 1100). Este estudio 60 comparó el uso de dos diámetros de aguja: 16 y 18 de calibre. Una aguja de 16 de calibre se usó en un ovario y una aguja de 18 de calibre se usó en el otro ovario. El uso de una aguja diferente en cada ovario permitió que el sujeto fuera usado como su propio control. Se usó sedación suave en los sujetos y el dolor se autoevaluó en una escala de 0 a 5. Se encontró que la aguja más fina estaba significativamente asociada a menos dolor percibido.
El dolor y los calambres percibidos también son problemas tras el procedimiento de recuperación de ovocitos. En un 65 estudio por Miller et al. (2004) (Fertility and Sterility 81(1): 191 - 193), el dolor y los calambres autoevaluados se
puntuaron 30 minutos y 24 horas después de la recuperación de ovocitos. Esto mostró que había dolor y calambres a los 30 minutos y durante las 24 horas siguientes a la aspiración de ovocitos. No hay datos en este tiempo para confirmar que el dolor y los calambres después del procedimiento de aspiración se redujeran en realidad con una aguja más fina, pero cabría esperar que se produjera menos lesión de tejido con una aguja más fina.
Como se ha mencionado anteriormente, agujas más finas producen menos traumatismo y hemorragia que agujas 5 más gruesas. Esto es ventajoso porque el traumatismo y la hemorragia pueden afectar a la implantación del embrión. La implantación se lleva a cabo generalmente sólo dos a seis días después de la recuperación del ovocito, por tanto, cualquier traumatismo producido durante el procedimiento de recuperación podría evitar la implantación apropiada.
Sin embargo, el uso de agujas más finas también tiene varias desventajas, ya que una aguja más fina también tiene 10 una luz más estrecha. Por ejemplo, la muestra, por ejemplo un ovocito, podría quedarse pegada y/o dañarse dentro de la luz de la aguja fina. El diámetro aproximado de un ovocito humano es 0,1 a 0,2 mm y, con las células acumuladas que rodean el ovocito la masa de células total puede tener un diámetro de hasta 10 mm (Aziz et al. 1993). Por tanto, cuanto más fina sea la aguja, mayor es el riesgo de dañar un ovocito cuando se desplaza por la aguja. Por consiguiente, el uso de una aguja más fina aumenta el riesgo de dañar los ovocitos, que podría reducir la 15 probabilidad de que un procedimiento de FIV produjera un embarazo satisfactorio.
Otra desventaja de agujas más finas es que, para la aplicación de una presión negativa dada, la aspiración por una aguja más fina necesita un tiempo más largo que por una aguja más gruesa. Cuanto más tiempo esté la muestra (por ejemplo, ovocito y fluido folicular) en la aguja, más tiempo está sometida a temperatura ambiente y, por tanto, la muestra se enfría más. Una luz de aguja más fina también aumenta el área de contacto entre la pared de la aguja y 20 la muestra, que adicionalmente enfría la muestra. Algunas muestras, por ejemplo ovocitos, son muy sensibles a temperaturas por debajo de la temperatura fisiológica y pierden viabilidad a medida que cae la temperatura.
Una alternativa al tiempo de aspiración más largo requerido para una aguja más fina sería aumentar la presión negativa... [Seguir leyendo]
Reivindicaciones:
1. Una aguja de recuperación de ovocitos vaginales (632) que comprende una primera región tubular (634) en comunicación fluida con una segunda región tubular (636), comprendiendo la primera región tubular (634) un extremo delantero (638) para la inserción en un sujeto y comprendiendo la segunda región tubular (636) un extremo 5 trasero (640) para la comunicación fluida con un medio para recibir un fluido, en la que la primera región tubular (634) tiene un diámetro externo que es inferior al diámetro externo de la segunda región tubular (636) y la primera región tubular (634) tiene un diámetro interno que es inferior al diámetro interno de la segunda región tubular (636), en la que la segunda región tubular (636) tiene una longitud adaptada para atravesar en uso una vagina para ponerse en contacto con un tejido en el que está localizado un ovocito y la primera región tubular (634) tiene una 10 longitud adaptada para penetrar en uso en el tejido con el fin de ponerse en contacto con el ovocito sin que la segunda región tubular (636) penetre en el tejido.
2. Una aguja de recuperación de ovocitos vaginales (632) según la reivindicación 1, en la que la aguja (632) está formada por un único trozo de material. 15
3. Una aguja de recuperación de ovocitos vaginales (632) según la reivindicación 1 ó 2 que es una aguja de recuperación de ovocitos humanos.
4. Una aguja de recuperación de ovocitos vaginales (632) según cualquiera de las reivindicaciones 1 a 3, en la que 20 el diámetro interno de la primera región tubular (634) es mayor que o igual a aproximadamente 0,2 mm, preferentemente mayor que o igual a aproximadamente 0,4 mm, lo más preferentemente mayor que o igual a aproximadamente 0,6 mm.
5. Una aguja de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 4, en la que el diámetro 25 interno de la segunda región tubular (636) es mayor que o igual a aproximadamente 0,9 mm, preferentemente mayor que o igual a aproximadamente 1,1 mm, lo más preferentemente mayor que o igual a aproximadamente 1,2 mm.
6. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 5, en la que el diámetro externo de la primera región tubular (634) es de 0,6 mm a 1,2 mm, preferentemente de 0,8 mm a 1,0 30 mm, lo más preferentemente aproximadamente 0,9 mm.
7. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 6, en la que el diámetro externo de la segunda región tubular (636) es mayor que o igual a aproximadamente 1,1 mm, preferentemente mayor que o igual a aproximadamente 1,2 mm, lo más preferentemente mayor que o igual a 35 aproximadamente 1,4 mm.
8. Una aguja de recuperación de ovocitos vaginales (632) según cualquiera de las reivindicaciones 1 a 7, en la que la primera región tubular (634) y la segunda región tubular (636) están conectadas mediante una región de grosor decreciente. 40
9. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 8, en la que la primera y la segunda región tubular (634, 636) tienen una longitud combinada de 150 mm a 500 mm, preferentemente de 200 mm a 400 mm.
45
10. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 9, en la que la longitud de la primera región tubular (634) es mayor que o igual a aproximadamente 30 mm, preferentemente mayor que o igual a aproximadamente 40 mm, y en la que la longitud de la primera región tubular (634) es inferior a o igual a aproximadamente 100 mm, preferentemente inferior a o igual a aproximadamente 60 mm.
50
11. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 10, en la que la primera región tubular (634) está formada por uno o más materiales seleccionados de acero inoxidable, fibra de carbono, plásticos duros, cerámica y vidrio, y está preferentemente formada por uno o más aceros inoxidables seleccionados de AISI 304, AISI 316, SIS 2346 y SIS 2543.
55
12. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 11, en la que la segunda región tubular (636) comprende un material seleccionado de acero inoxidable, fibra de carbono, plásticos duros, cerámica y vidrio, y preferentemente comprende acero inoxidable seleccionado de AISI 304, AISI 316, SIS 2346 y SIS 2543.
13. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 12, en la que la aguja (632) es una aguja de una única luz.
14. Una aguja de recuperación de ovocitos vaginales (632) según una cualquiera de las reivindicaciones 1 a 12, en que la aguja (632) es una aguja de doble luz. 5
Patentes similares o relacionadas:
Métodos para la reconstrucción tridimensional y la determinación de la calidad de un embrión, del 8 de Enero de 2020, de INSTITUT NATIONAL DE LA SANTE ET DE LA RECHERCHE MEDICALE (INSERM): Un método no invasivo in vitro para determinar la calidad de un embrión que comprende las etapas de: i) proporcionar secciones de imágenes en serie del embrión humano, obteniéndose […]
 Dispositivo intrauterino recuperable, del 31 de Julio de 2019, de Anecova S.A: Dispositivo intrauterino recuperable que incluye un alojamiento adaptado para contener uno o varios de los elementos elegidos entre el […]
Dispositivo intrauterino recuperable, del 31 de Julio de 2019, de Anecova S.A: Dispositivo intrauterino recuperable que incluye un alojamiento adaptado para contener uno o varios de los elementos elegidos entre el […]
Catéter de transferencia embrionaria que elimina el aire transferido al tiempo que induce la implantación, y aparato, del 17 de Julio de 2019, de Incintas Therapeutics, Inc: Un catéter de administración para la introducción de uno o más medios en el útero de una paciente durante un procedimiento de transferencia de embriones, comprendiendo dicho […]
Métodos de predicción de blastocistos embrionarios in vitro, del 21 de Junio de 2019, de ARES TRADING S.A.: Un método para seleccionar uno o más embriones humanos fertilizados in vitro que es probable que alcancen el estadio de blastocisto, que comprende: […]
Sistema intrauterino recuperable, del 19 de Junio de 2019, de ANECOVA SA: Sistema intrauterino recuperable que comprende un alojamiento adaptado para contener uno o varios elementos seleccionados del grupo que comprende un embrión, […]
Terapia con antagonistas del receptor de oxitocina en la fase lútea para la implantación y embarazo en mujeres que se someten a tecnologías de reproducción asistida, del 6 de Marzo de 2019, de FERRING B.V.: Un antagonista del receptor de oxitocina para el uso en aumentar la tasa de implantación en curso, aumentar la tasa de embarazo en curso, aumentar la tasa de embarazo clínico […]
Aguja de toma de muestras, del 28 de Febrero de 2019, de VITROLIFE SWEDEN AB: Aguja de extracción de ovocitos vaginales humanos que comprende una primera región tubular en comunicación de fluido con una segunda región tubular, […]
 Cámara y sistema de recogida de huevos para IVF, del 13 de Febrero de 2019, de Labman Automation Ltd: Una cámara de huevos que comprende; un recipiente que se puede hacer estanco al aire, que comprende al menos una pared lateral, una pared superior […]
Cámara y sistema de recogida de huevos para IVF, del 13 de Febrero de 2019, de Labman Automation Ltd: Una cámara de huevos que comprende; un recipiente que se puede hacer estanco al aire, que comprende al menos una pared lateral, una pared superior […]