Método para tratar el infarto de miocardio agudo.
Formulación para su uso en un tratamiento de un infarto de miocardio agudo,
en la que la formulación reduce una zona de infarto, minimizando de ese modo el daño tras el infarto de miocardio agudo, en la que la formulación comprende un agente encapsulado, un agente embebido o un agente particulado que tiene un tamaño en el intervalo de 0,03 a 1,0 μm, en la que el agente, una vez liberado dentro de los macrófagos y/o monocitos seleccionados como diana, inhibe y/o destruye los macrófagos y/o monocitos, en la que el agente se selecciona del grupo que consiste en galio, oro, selenio, gadolinio, sílice, mitramicina, paclitaxel, sirolimús, everolimús, un bifosfonato y combinaciones de dos o más de los mismos
Tipo: Patente Internacional (Tratado de Cooperación de Patentes). Resumen de patente/invención. Número de Solicitud: PCT/US2004/020536.
Solicitante: BIOREST LTD.
Nacionalidad solicitante: Israel.
Dirección: Kiryat Atidim, Bldg. 8 Tel Aviv, 6158101 ISRAEL.
Inventor/es: GOLOMB, GERSHON, EDELMAN, ELAZER, R., DANENBERG,HAIM,D.
Fecha de Publicación: .
Clasificación Internacional de Patentes:
- A61K31/00 NECESIDADES CORRIENTES DE LA VIDA. › A61 CIENCIAS MEDICAS O VETERINARIAS; HIGIENE. › A61K PREPARACIONES DE USO MEDICO, DENTAL O PARA EL ASEO (dispositivos o métodos especialmente concebidos para conferir a los productos farmacéuticos una forma física o de administración particular A61J 3/00; aspectos químicos o utilización de substancias químicas para, la desodorización del aire, la desinfección o la esterilización, vendas, apósitos, almohadillas absorbentes o de los artículos para su realización A61L; composiciones a base de jabón C11D). › Preparaciones medicinales que contienen ingredientes orgánicos activos.
PDF original: ES-2548719_T3.pdf
Fragmento de la descripción:
MÉTODO PARA TRATAR EL INFARTO DE MIOCARDIO AGUDO
Antecedentes de la invención Pese al avance en diversos medios terapéuticos, el infarto de miocardio agudo (AMI) todavía es la causa principal de mortalidad en el mundo occidental. El infarto de miocardio agudo se refiere a un estado clínico común que conduce a necrosis del tejido miocárdico. Este estado se conoce bien en la técnica y se caracteriza por la aparición de dolor, en la mayoría de los casos precordial, cambios electrocardiográficos característicos y un aumento en los niveles plasmáticos de enzimas intracelulares liberadas por el tejido cardiaco necrótico tales como creatinina fosfocinasa y -hidroxibutirato deshidrogenasa. El AMI puede ir acompañado por hipotensión, insuficiencia circulatoria, edema pulmonar y arritmia. En la mayoría de los casos, pero no exclusivamente, el AMI resulta de lesión vascular y trombosis en los vasos coronarios, lo que hace que estos vasos lleguen a ocluirse con flujo sanguíneo afectado posterior al miocardio amenazado (Fuster, V. et al., 1992, New Engl. J. Med., 326:242 y 310) . En la mayoría de los casos, el tiempo de la oclusión del vaso coronario puede estimarse a partir de la historia clínica, el curso de los niveles plasmáticos de enzimas intracelulares del músculo cardiaco y los cambios electrocardiográficos.
El acontecimiento de inicio de muchos infartos de miocardio (ataques cardiacos) es la ruptura de una placa aterosclerótica. Una ruptura de este tipo puede dar como resultado la formación de un trombo o coágulo sanguíneo en la arteria coronaria que abastece a la zona de infarto. La zona o área de infarto, tal como se denomina comúnmente, es un área de necrosis que resulta de una obstrucción de la circulación sanguínea. El trombo formado está compuesto por una combinación de fibrina y plaquetas sanguíneas. La formación de un coágulo de fibrinaplaquetas tiene graves consecuencias clínicas. La ubicación, el grado y la duración de la oclusión producida por el coágulo de fibrina-plaquetas pueden determinar la masa de la zona de infarto y el grado de daño.
El infarto de miocardio se produce generalmente con una disminución brusca en el flujo sanguíneo coronario a la zona de infarto que sigue a una oclusión trombótica de una arteria coronaria. La arteria ocluida a menudo se ha estrechado previamente por aterosclerosis y el riesgo de infarto de miocardio recurrente persiste en muchos pacientes. Finalmente, el grado de daño miocárdico producido por la oclusión coronaria depende del "territorio" abastecido por el vaso afectado, del grado de oclusión del vaso, de la cantidad de sangre suministrada por vasos colaterales al tejido afectado y de la demanda de oxígeno del miocardio cuyo riego sanguíneo se ha limitado repentinamente (Pasternak, R. y Braunwald, E., 1994, Acute Myocardial Infaction, Harrisons Principles of Internal Medicine, 13ª Ed., págs. 1066-77.)
Se ha relacionado la inflamación tanto con la patogénesis de infartos de miocardio agudos como con la cicatrización y reparación tras el AMI. La isquemia miocárdica provoca una respuesta inflamatoria. Además, la reperfusión, el fundamento de la terapia aguda actual del AMI, también potencia la inflamación. La reperfusión implica la rápida disolución del trombo que ocluye y el restablecimiento del flujo sanguíneo al área del corazón que ha tenido su riego sanguíneo interrumpido. Tradicionalmente se ha creído que la presencia de células inflamatorias en los tejidos miocárdicos isquémicos representa la respuesta fisiopatológica a la lesión. Sin embargo, estudios experimentales han mostrado que aunque es crucial para la cicatrización, el influjo de células inflamatorias al interior de los tejidos, específicamente macrófagos que son células fagocíticas, da como resultado una lesión tisular aparte de la producida por la isquemia sola.
Los macrófagos y otros leucocitos se infiltran en el miocardio poco después de que surja la isquemia. Los macrófagos secretan varias citocinas, que estimulan la proliferación de fibroblastos. Sin embargo, los macrófagos activados también secretan citocinas y otros mediadores que potencian el daño miocárdico. Por consiguiente, el influjo de macrófagos al interior del miocardio aumenta la necrosis miocárdica y expande la zona de infarto. Por tanto, aunque la fase aguda de la inflamación es una respuesta necesaria para el proceso de cicatrización, la activación persistente es de hecho perjudicial para el área de infarto así como para el área que lo rodea, la denominada "zona peri-infarto".
La respuesta inflamatoria que sigue a la isquemia miocárdica es crítica en la determinación de la gravedad del daño resultante producido por los macrófagos activados. Se ha mostrado que los niveles plasmáticos de factores quimiotácticos inflamatorios (proteína quimioatrayente de macrófagos-1 (MCP-1) , proteína inflamatoria de macrófagos-1 alfa (MIP-1 alfa) ) , se correlacionan con la insuficiencia cardiaca y la disfunción del ventrículo izquierdo posteriores (véase, por ejemplo, Parissis, J. T. et al., 2002, J. Interferon Cytokine Res., 22 (2) :223-9) . La monocitosis periférica (un número elevado de monocitos) a los dos y tres días tras el AMI está asociada con la disfunción del ventrículo izquierdo y el aneurisma del ventrículo izquierdo, lo que sugiere un posible papel de los monocitos en el desarrollo de la remodelación del ventrículo izquierdo tras el AMI reperfundido (Maekawa, Y. et al., 2002, J. Am. Coll. Cardiol., 39 (2) :241-6) . La remodelación del ventrículo izquierdo tras el infarto de miocardio agudo es el proceso de expansiones de infarto seguido por dilatación del ventrículo izquierdo progresiva y está asociado con un desenlace clínico adverso. Además, los niveles plasmáticos de la proteína quimioatrayente de macrófagos-1 (MCP-1) son elevados en pacientes con infarto de miocardio agudo. La MCP-1 se induce por isquemia miocárdica/lesión por reperfusión y la neutralización de esta quimiocina redujo significativamente el tamaño del infarto.
Se mostró que la supresión de la respuesta inflamatoria por materiales compuestos antiinflamatorios no específicos tras la oclusión coronaria, en varios modelos de oclusión/reperfusión coronaria, reducía el área de infarto (véase, por ejemplo, Squadrito, F. et al., 1997, Eur. J. Pharmacol.; 335:185-92; Libby, P. et al., 1973, J. Clin. Invest., 3:599-607; Spath J. A. et al., 1974, Circ. Res., 35: 44-51) . Sin embargo, estos regímenes no específicos están asociados con efectos adversos, tales como interferencia con la formación de cicatriz y cicatrización; y, conducen, en algunos pacientes, al desarrollo de aneurisma y ruptura de la pared ventricular. Como tal, estos regímenes se excluyen del uso clínico. Por otra parte, se mostró que los animales deficientes en la citocina antiinflamatoria interleucina-10, que suprime la función de los macrófagos, padecen un tamaño de infarto aumentado y necrosis miocárdica en un modelo de oclusión coronaria (Yang, Z. et al., 2000, Circulation, 101:1019-1026.)
Un objetivo terapéutico principal de la cardiología moderna es diseñar estrategias dirigidas a minimizar la necrosis miocárdica y a optimizar la reparación cardiaca tras el infarto de miocardio. Un objetivo de la invención es describir métodos que minimicen los efectos perjudiciales producidos por una disminución brusca en el flujo sanguíneo miocárdico. Otro objetivo de la invención es describir tratamientos que limiten el daño al miocardio y al área de infarto tras el infarto de miocardio agudo.
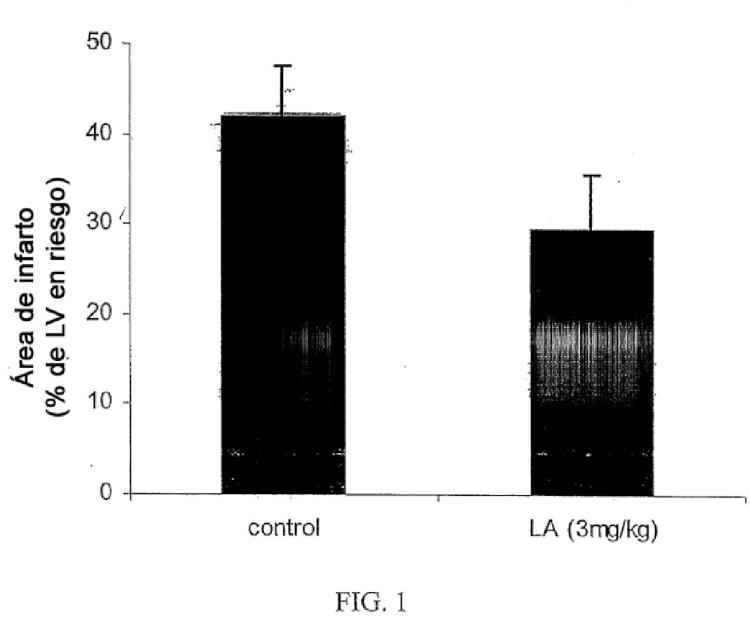
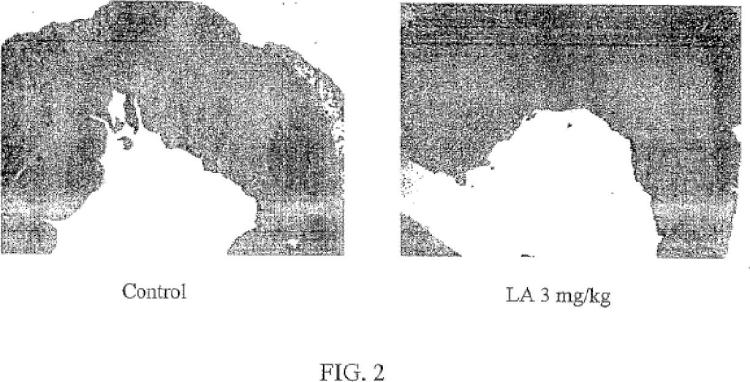
Sumario de la invención Según la presente invención, se proporciona una formulación para su uso en un tratamiento de un infarto de miocardio agudo. Más particularmente, la presente invención se refiere a una formulación para su uso en un tratamiento relacionado con minimizar la necrosis miocárdica, reducir la zona de infarto final y mejorar la reparación cardiaca y el desenlace tras el infarto de miocardio agudo. Los problemas subyacentes a la invención se resuelven mediante una formulación para su uso según las reivindicaciones 1 y 9.
La divulgación en el presente documento se refiere a un método para tratar el infarto de miocardio mediante la administración a un individuo de una cantidad eficaz de una formulación que inhibe y/o reduce las células fagocíticas con alta especificidad, suprimiendo de ese modo la respuesta inflamatoria que se produce durante y tras el infarto de miocardio agudo. La formulación comprende un agente que es un inhibidor intracelular que se libera dentro de las células fagocíticas seleccionadas como diana, específicamente macrófagos/monocitos, e inhibe y/o destruye los macrófagos y/o los monocitos, reduciendo de ese modo la zona de infarto... [Seguir leyendo]
Reivindicaciones:
1. Formulación para su uso en un tratamiento de un infarto de miocardio agudo, en la que la formulación reduce una zona de infarto, minimizando de ese modo el daño tras el infarto de miocardio agudo, en la que la formulación comprende un agente encapsulado, un agente embebido o un agente particulado que tiene un tamaño en el intervalo de 0, 03 a 1, 0 m, en la que el agente, una vez liberado dentro de los macrófagos y/o monocitos seleccionados como diana, inhibe y/o destruye los macrófagos y/o monocitos, en la que el agente se selecciona del grupo que consiste en galio, oro, selenio, gadolinio, sílice, mitramicina, paclitaxel, sirolimús, everolimús, un bifosfonato y combinaciones de dos o más de los mismos.
2. Formulación según la reivindicación 1, en la que la formulación reduce monocitos en sangre o macrófagos tisulares.
3. Formulación según la reivindicación 1 ó 2, en la que el tamaño del agente encapsulado, el agente embebido 15 o el agente particulado es de desde 0, 1 hasta 0, 5 m.
4. Formulación según la reivindicación 1, en la que la formulación puede entrar principalmente en la célula a través de fagocitosis.
6. Formulación según la reivindicación 1, en la que los agentes particulados se seleccionan del grupo que consiste en flóculos, coloides, cadenas poliméricas, sales insolubles y complejos insolubles. 8. Formulación según la reivindicación 2, en la que la reducción de dichos monocitos o macrófagos se produce a través de la fagocitosis de la formulación. 30 9. Formulación para su uso en un tratamiento de un infarto de miocardio agudo seguido por necrosis miocárdica para minimizar el daño que resulta de la necrosis, en la que la formulación comprende un bifosfonato embebido, un bifosfonato particulado o un bifosfonato encapsulado que tiene un tamaño en el intervalo de 0, 03 a 1, 0 m, y está embebida en un portador seleccionado del grupo que consiste en micropartículas, nanopartículas, nanoesferas, microesferas, liposomas, microcápsulas o nanocápsulas. 10. Formulación según la reivindicación 9, en la que los agentes particulados se seleccionan del grupo que consiste en flóculos, coloides, cadenas poliméricas, sales insolubles y complejos insolubles. 11. Formulación según la reivindicación 9, en la que el bifosfonato se selecciona del grupo que consiste en clodronato, etidronato, tiludronato, pamidronato, alendronato y risendronato. 12. Formulación según la reivindicación 9, en la que la formulación inhibe monocitos en sangre o macrófagos tisulares. 45 13. Formulación según la reivindicación 9, en la que la formulación reduce monocitos en sangre o macrófagos tisulares. 14. Formulación según la reivindicación 12, en la que la inhibición de dichos monocitos o macrófagos se 50 produce a través de la fagocitosis de la formulación. 15. Formulación según la reivindicación 13, en la que la reducción de dichos monocitos o macrófagos se produce a través de la fagocitosis de la formulación. 16. Formulación según la reivindicación 9, en la que dicho bifosfonato tiene una formula (I) : ** (Ver fórmula) ** en la que R1 es H, OH o un grupo halógeno; y R2 es halógeno; alquilo C1-C10 o alquenilo C2-C10 lineal o ramificado, sustituido opcionalmente con heteroaril o heterociclil-alquilamino C1-C10 o cicloalquilamino C3-C8, en los que el amino puede ser amina primaria, secundaria o terciaria; -NHY en el que Y es hidrógeno, cicloalquilo C3-C8, arilo o heteroarilo; o -SZ en el que Z es fenilo o piridinilo sustituido con cloro. 5. Formulación según la reivindicación 1, en la que el agente es galio.
7. Formulación según la reivindicación 1, en la que la inhibición de dichos monocitos o macrófagos se produce a través de la fagocitosis de la formulación.
Patentes similares o relacionadas:
Uso de inhibidores de la PDE4 para la profilaxis y/o la terapia de la dislipoproteinemia y trastornos relacionados, del 27 de Mayo de 2020, de Albert-Ludwigs-Universität Freiburg: Inhibidor específico de la fosfodiesterasa 4 (PDE 4) para uso en el tratamiento profiláctico o terapéutico de la dislipoproteinemia, en donde el inhibidor […]
Métodos y composiciones para trastornos relacionados con la proliferación celular, del 27 de Mayo de 2020, de Agios Pharmaceuticals, Inc: Un método in vitro para diagnosticar a un sujeto que tiene un trastorno relacionado con la proliferación celular o que se sospecha que tiene un trastorno relacionado con […]
Un canal catiónico no selectivo en células neurales y compuestos que bloquean el canal para su uso en el tratamiento de la inflamación del cerebro, del 6 de Mayo de 2020, de UNIVERSITY OF MARYLAND, BALTIMORE: Un antagonista de SUR1 que bloquea el canal de NCCa-ATP para su uso en (a) la prevención o el tratamiento de la inflamación de las células neurales […]
Inhibidores de ERK y sus usos, del 8 de Abril de 2020, de Celgene CAR LLC: Un compuesto de fórmula VIII: **(Ver fórmula)** o una de sus sales farmacéuticamente aceptables, en donde: el anillo A se selecciona de **(Ver fórmula)** […]
Procedimiento de uso de inmunoconjugados anti-CD79b, del 8 de Abril de 2020, de F. HOFFMANN-LA ROCHE AG: Un inmunoconjugado que comprende un anticuerpo anti-CD79b unido a un agente citotóxico para su uso en un procedimiento para tratar un trastorno proliferativo […]
IMIPRAMINA PARA USO COMO INHIBIDOR DE LA SOBREXPRESIÓN DE LA FASCINA 1, del 2 de Abril de 2020, de FUNDACION UNIVERSITARIA SAN ANTONIO: La presente invención se refiere a imipramina para su uso como inhibidor de la sobreexpresión de la fascina 1, preferiblemente dicha sobreexpresión de la fascina 1 está asociada […]
Mutación novedosa del receptor de andrógenos, del 25 de Marzo de 2020, de NOVARTIS AG: Una composicion terapeutica para su uso en el tratamiento de un paciente que padece cancer de prostata o de mama, asociado con una mutacion del receptor de […]
Composiciones y métodos para la distribución de moléculas en células vivas, del 25 de Marzo de 2020, de THE TEXAS A & M UNIVERSITY SYSTEM: Un compuesto que tiene la fórmula: **(Ver fórmula)** En donde X es un resto de unión, Y es un residuo de aminoácido acoplado de forma covalente […]