MÉTODO PARA DETERMINAR LA TRANSMISIVIDAD DE UN APÓSITO.
Un método, que comprende los pasos de: determinar la transmisividad de,
al menos, una parte de un apósito a la luz ultravioleta; y seleccionar una intensidad de luz ultravioleta para ser aplicada a través de dicha al menos una parte del apósito
Tipo: Patente Internacional (Tratado de Cooperación de Patentes). Resumen de patente/invención. Número de Solicitud: PCT/US2002/019147.
Solicitante: UV-SOLUTIONS, LLC.
Nacionalidad solicitante: Estados Unidos de América.
Dirección: 50 BATTERY STREET, NO. 308 BOSTON MA 02109 ESTADOS UNIDOS DE AMERICA.
Inventor/es: KIMBALL, SANDRA, ECKHARDT,Richard, JENKINS,Geoffrey,H.
Fecha de Publicación: .
Fecha Solicitud PCT: 17 de Junio de 2002.
Clasificación PCT:
- A61F13/00 NECESIDADES CORRIENTES DE LA VIDA. › A61 CIENCIAS MEDICAS O VETERINARIAS; HIGIENE. › A61F FILTROS IMPLANTABLES EN LOS VASOS SANGUINEOS; PROTESIS; DISPOSITIVOS QUE MANTIENEN LA LUZ O QUE EVITAN EL COLAPSO DE ESTRUCTURAS TUBULARES, p. ej. STENTS; DISPOSITIVOS DE ORTOPEDIA, CURA O PARA LA CONTRACEPCION; FOMENTACION; TRATAMIENTO O PROTECCION DE OJOS Y OIDOS; VENDAJES, APOSITOS O COMPRESAS ABSORBENTES; BOTIQUINES DE PRIMEROS AUXILIOS (prótesis dentales A61C). › Vendas o apósitos (suspensorios A61F 5/40; apósitos radiactivos A61M 36/14 ); Compresas absorbentes (aspectos químicos de las vendas, apósitos o compresas absorbentes* A61L 15/00, A61L 26/00).
- A61L2/10 A61 […] › A61L PROCEDIMIENTOS O APARATOS PARA ESTERILIZAR MATERIALES U OBJECTOS EN GENERAL; DESINFECCION, ESTERILIZACION O DESODORIZACION DEL AIRE; ASPECTOS QUIMICOS DE VENDAS, APOSITOS, COMPRESAS ABSORBENTES O ARTICULOS QUIRURGICOS; MATERIALES PARA VENDAS, APOSITOS, COMPRESAS ABSORBENTES O ARTICULOS QUIRURGICOS (conservación de cuerpos o desinfección caracterizada por los agentes empleados A01N; conservación, p. ej. esterilización de alimentos o productos alimenticios A23; preparaciones de uso medico, dental o para el aseo A61K). › A61L 2/00 Procedimientos o aparatos para desinfectar o esterilizar materiales u objetos distintos a los productos alimenticios y a las lentes de contacto; Sus accesorios (pulverizadores de desinfectantes A61M; esterilización de envases o del contenido del envase asociado a su contenedor B65B 55/00; tratamiento del agua, agua residual o de alcantarilla C02F; desinfección del papel D21H 21/36; dispositivos de desinfección para retretes E03D; artículos que incluyen accesorios para la desinfección, ver las subclases apropiadas para estos artículos, p. ej. H04R 1/12). › Ultravioleta.
- A61M25/00 A61 […] › A61M DISPOSITIVOS PARA INTRODUCIR AGENTES EN EL CUERPO O PARA DEPOSITARLOS SOBRE EL MISMO (introducción de remedios en o sobre el cuerpo de animales A61D 7/00; medios para la inserción de tampones A61F 13/26; dispositivos para la administración vía oral de alimentos o medicinas A61J; recipientes para la recogida, almacenamiento o administración de sangre o de fluidos médicos A61J 1/05 ); DISPOSITIVOS PARA HACER CIRCULAR LOS AGENTES POR EL CUERPO O PARA SU EXTRACCION (cirugía A61B; aspectos químicos de los artículos quirúrgicos A61L; magnetoterapia utilizando elementos magnéticos colocados dentro del cuerpo A61N 2/10 ); DISPOSITIVOS PARA INDUCIR UN ESTADO DE SUEÑO O LETARGIA O PARA PONERLE FIN. › Catéteres; Sondas huecas (para medida o examen A61B).
- A61N5/06 A61 […] › A61N ELECTROTERAPIA; MAGNETOTERAPIA; RADIOTERAPIA; TERAPIA POR ULTRASONIDOS (medida de corrientes bioeléctricas A61B; instrumentos quirúrgicos, dispositivos o métodos para transferir formas no mecánicas de energía hacia o desde el cuerpo A61B 18/00; aparatos de anestesia en general A61M; lámparas incandescentes H01K; radiadores de infrarrojos utilizados como calefactores H05B). › A61N 5/00 Radioterapia (dispositivos o aparatos aplicables a la vez a la terapia y al diagnóstico A61B 6/00; aplicación de material radiactivo al cuerpo A61M 36/00). › utilizando radiación luminosa (A61N 5/01 tiene prioridad).
Clasificación antigua:
- A61N5/06 A61N 5/00 […] › utilizando radiación luminosa (A61N 5/01 tiene prioridad).
Países PCT: Austria, Bélgica, Suiza, Alemania, Dinamarca, España, Francia, Reino Unido, Grecia, Italia, Liechtensein, Luxemburgo, Países Bajos, Suecia, Mónaco, Portugal, Irlanda, Eslovenia, Finlandia, Rumania, Chipre, Lituania, Letonia, Ex República Yugoslava de Macedonia, Albania.
PDF original: ES-2357886_T3.pdf
Fragmento de la descripción:
Campo del invento
El presente invento se refiere, en general, al campo de los sistemas y los métodos de esterilización o de desinfección.
Antecedentes del invento
La infección constituye una preocupación principal en el entorno de los cuidados sanitarios. Las bacterias y otros microbios potencialmente peligrosos pueden generar infecciones cuando entran en el cuerpo a través de heridas, lugares de entrada de catéteres, y otras aberturas del cuerpo, sobrepasando así las defensas naturales del cuerpo. Las infecciones, con frecuencia ausentes en el momento de la admisión en un hospital, son una importante fuente de morbosidad, mortalidad y de un coste excesivo en el marco de los cuidados sanitarios.
Los catéteres, que son un camino frecuente para la entrada de microorganismos en el cuerpo, se esterilizan, típicamente, antes de insertarlos en el cuerpo. Además, las zonas de la piel en las que se realiza, o se realizará, la incisión se tratan, típicamente, con agentes químicos germicidas o antisépticos. Como se pone de manifiesto por la elevada y continuada tasa de infecciones en las heridas y/o en los lugares de inserción de un catéter, es evidente que las actuales técnicas para esterilizar estas regiones, son inadecuadas.
Aunque en algunas aplicaciones se ha utilizado radiación ultravioleta para la esterilización o la desinfección de objetos, la luz ultravioleta ha sido asociada, desde hace mucho, con el cáncer de piel, las quemaduras solares y otros perjudiciales efectos para la piel. El conocimiento y la práctica común, han fomentado la no exposición de la piel a la radiación ultravioleta.
Sumario del invento
El invento es útil en un método de esterilizar o desinfectar una región de un paciente situada bajo un apósito, comprendiendo el método el paso de aplicar luz ultravioleta a la zona a través del apósito.
El invento es útil en un aparato para esterilizar o desinfectar una región de tejido de un paciente. El aparato comprende una lámpara que emite luz ultravioleta y un apósito destinado a transmitir, al menos, parte de la luz ultravioleta emitida por la lámpara. El apósito cubre, por lo menos, parte de la región de tejido.
El invento proporciona un método que comprende los pasos de: determinar la transmisividad de, al menos, parte de un apósito a la luz ultravioleta, y seleccionar una intensidad de luz ultravioleta a aplicar a través de, al menos, parte del apósito.
El invento es útil en un apósito, que comprende una película transmisora de la luz ultravioleta y un material que cambia de color, acoplado a la película para indicar la exposición de la película a la luz ultravioleta.
El invento es útil en un dispositivo para uso con un catéter insertado en un lugar de entrada a través de la piel de un paciente. El dispositivo comprende un componente que tiene un conducto para retener el catéter y separar el catéter de la piel del paciente cerca del lugar de entrada, cuyo componente está situado y configurado de manera que dicho componente ayude a formar un cierre sustancialmente hermético entre la piel y un apósito adherido a, por lo menos, parte del componente.
El invento es útil en un dispositivo para uso con un catéter insertado en un lugar de entrada a través de la piel de un paciente. El dispositivo comprende un componente que tiene un conducto para retener el catéter y separar el catéter de la piel del paciente cerca del lugar de entrada, cuyo componente está situado y configurado de tal manera que el componente ayude a formar un cierre que, sustancialmente, no deje pasar la luz entre la piel y un apósito adherido a, por lo menos, parte del componente.
El invento es útil en un método de utilización de un apósito transmisor de la radiación ultravioleta. El método comprende los pasos de aplicar el apósito sobre la piel de un paciente, y aplicar luz ultravioleta a la piel a través del apósito.
Breve descripción de los dibujos
La figura 1 ilustra un método para esterilizar o desinfectar una región de piel o tejido con una fuente de luz;
la figura 2 ilustra un método de esterilizar o desinfectar un lugar de entrada de un catéter con una fuente de luz;
las figuras 3 y 4A-4E ilustran una unidad de esterilización/desinfección instantánea;
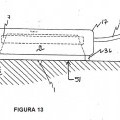
las figuras 5A-5C ilustran una unidad de esterilización/desinfección en proceso continuo;
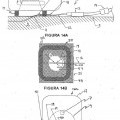
las figuras 6A-6B ilustran un componente director de luz para uso con una unidad de esterilización/desinfección; las figuras 7A-7C ilustran el componente director de luz de las figuras 6A-6B empleado con la unidad de esterilización/desinfección instantánea de las figuras 3 y 4A-4E;
la figura 8 ilustra una primera realización de un apósito transmisor de UV (ultravioleta):
las figuras 9A-9B ilustran otra realización de un apósito transmisor de UV;
las figuras 10A-10C ilustran otra realización de un apósito transmisor de UV:
las figuras 11A-11B ilustran otra realización de un apósito transmisor de UV;
la figura 12 ilustra la unidad de esterilización/desinfección instantánea de las figuras 3 y 4A-4E utilizada con un apósito transmisor de UV;
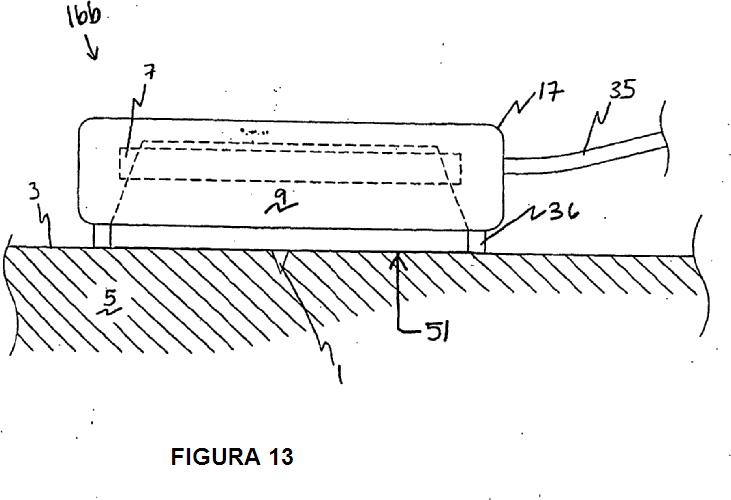
la figura 13 ilustra la unidad de esterilización/desinfección en proceso continuo de las figuras 5A-5C utilizada con un apósito transmisor de UV;
las figuras 14A-14C ilustran la unidad de esterilización/desinfección instantánea de las figuras 3 y 4A-4E, utilizada con el componente director de luz de las figuras 6A-6B y un apósito transmisor de UV;
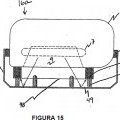
la figura 15 ilustra un accesorio auto-esterilizador acoplado a la unidad de esterilización/desinfección instantánea de las figuras 3 y 4A-4E;
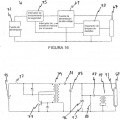
la figura 16 muestra un diagrama de bloques de circuitería ilustrativa para uso en la unidad de esterilización/desinfección instantánea de las figuras 3 y 4a-4e; y
la figura 17 muestra un diagrama esquemático de circuitería ilustrativa para uso en la unidad de esterilización/desinfección instantánea de las figuras 3 y 4A-4E.
Descripción detallada
Como se ha mencionado en lo que antecede, la luz ultravioleta es potencialmente peligrosa para la piel. En consecuencia, muchos individuos adoptan precauciones ante su exposición a ella. Debido a su naturaleza considerada como peligrosa, no se ha contemplado el uso de la luz ultravioleta con fines de esterilización o de desinfección de la piel, incluyendo piel con heridas y piel sana, o lugares de entrada de catéteres.
A la vista de lo que antecede, el presente invento es útil en un método y un aparato para esterilizar o desinfectar una región de tejido y/o un lugar de entrada de un catéter de un paciente empleando luz ultravioleta (UV). Una región de tejido a esterilizar o desinfectar puede incluir piel sin cortes, tal como una región en la que ha de realizarse una incisión quirúrgica, o piel con cortes, tal como el lugar de una herida o un lugar de entrada de un catéter. En el caso de que se esté esterilizando o desinfectando un lugar de entrada de un catéter, también puede esterilizarse parte del catéter en la proximidad del lugar de entrada. Además, el invento es útil en un método y un aparato para esterilizar o desinfectar una región de tejido y/o un lugar de entrada de un catéter de un paciente utilizando luz UV transmitida a través de un apósito.
Debe apreciarse que si bien en este documento los términos "esterilizar" y "desinfectar" se utilizan de un modo general, los métodos y los aparatos descritos pueden utilizarse para conseguir un nivel deseado (por ejemplo, bajo o alto) de esterilización o de desinfección. La esterilización o la desinfección pueden llevarse a cabo destruyendo microorganismos, inactivando microorganismo (es decir, haciendo que los microorganismos no sean capaces de reproducirse) o cualquier combinación de ambos. Además, debe apreciarse que una región de tejido o un lugar de entrada de un catéter, a esterilizar o desinfectar, puede pertenecer a una persona o a un animal.
Esterilización o desinfección de un tejido y/o de un catéter insertado
La figura 1 ilustra un método para esterilizar o desinfectar una región de piel o de tejido de un paciente utilizando luz para desinfectar o esterilizar. La luz para esterilizar o desinfectar es emitida por... [Seguir leyendo]
Reivindicaciones:
1. Un método, que comprende los pasos de: determinar la transmisividad de, al menos, una parte de un apósito a la luz ultravioleta; y seleccionar una intensidad de luz ultravioleta para ser aplicada a través de dicha al menos una parte del apósito.
2. El método de la reivindicación 1, en el que el paso de determinar la transmisividad de dicha la menos una parte del apósito a la luz ultravioleta, incluye leer un indicador visual en el apósito.
3. El método de la reivindicación 2, en el que el paso de determinar la transmisividad de dicha la menos una parte del apósito a la luz ultravioleta, incluye leer un código de barras en el apósito.
4. El método de una cualquiera de las reivindicaciones precedentes, en el que la luz ultravioleta es luz ultravioleta 10 perteneciente, por lo menos fundamentalmente, a la gama del UVC.
Patentes similares o relacionadas:
Composiciones de apósito para heridas que comprenden quitosano y una celulosa oxidada, del 22 de Julio de 2020, de Systagenix Wound Management, Limited: Una composición de apósito para heridas que comprende un quitosano, una celulosa oxidada y desde aproximadamente 0,01 a aproximadamente 5% en peso sobre una base de peso […]
Manga de compresión con retención de posición mejorada, del 15 de Julio de 2020, de KPR U.S., LLC: Una prenda de compresión para aplicar compresión a una parte del cuerpo del usuario, comprendiendo la prenda : una capa de material dimensionada […]
Dispositivo de cierre de herida por presión negativa, del 24 de Junio de 2020, de UNIVERSITY OF MASSACHUSETTS: Un dispositivo de cierre de heridas por presión negativa, el dispositivo de cierre de heridas comprende: un material de relleno de la herida […]
Dispositivos para el tratamiento de la pared abdominal, del 24 de Junio de 2020, de LIFECELL CORPORATION: Un dispositivo de tratamiento abdominal o de fascia, que comprende: una lámina de matriz de tejido acelular , caracterizado porque la lámina […]
Procedimiento para la producción de parches o elementos de celulosa estructurados y dispositivos fabricados utilizando dicho procedimiento, del 10 de Junio de 2020, de ETH ZURICH: Procedimiento para la producción autoensamblada de un elemento de celulosa estructurado topográficamente en la superficie , en el que, en una primera etapa se […]
Envase de cinta adhesiva sensible a la presión, del 27 de Mayo de 2020, de HISAMITSU PHARMACEUTICAL CO. INC.: Un envase de cinta adhesiva sensible a la presión que aloja una cinta adhesiva que tiene un soporte y una capa de agente adhesivo […]
Apósito húmedo para el cuidado de la piel, del 15 de Abril de 2020, de Droche, Emile: Apósito para el cuidado de la piel, que comprende una compresa principal recubierta por una membrana que tiene un contorno adhesivo que sobresale de esta compresa, […]
Películas sublinguales, del 1 de Abril de 2020, de Sunovion Pharmaceuticals Inc: Una composición farmacéutica en forma de dosificación única formulada para administración sublingual, en donde la forma de dosificación única es una película bicapa que […]